2024年底至2025年初,国家医保局推动的麻醉类医疗服务价格项目规范与整合已在全国陆续落地。这不是简单的"涨价"或"降价",而是一场涉及临床路径、收费行为、医保结算和智能监管的深刻变革。

对于每天奋战在手术室的麻醉医生而言,能否精准理解并执行新规,直接关系到:
✅ 个人执业合规性
✅ 科室经济运营安全
✅ 医院医保基金使用合规
本文基于国家医保局《麻醉类医疗服务价格项目立项指南(试行)》及各省配套文件,为麻醉医生梳理日常工作中的六大核心项目、十大合规红线,助你避开医保违规陷阱。
一、六大核心项目:先搞清楚"收什么"
新规的核心逻辑是"服务产出导向"——根据麻醉技术的复杂性、风险程度和资源消耗来划分项目。麻醉医生必须首先明确:我做的这台麻醉,到底对应哪个收费项目?
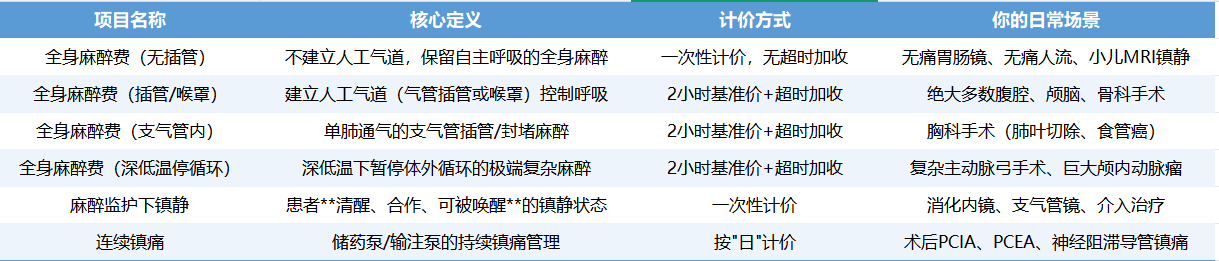
⚠️ 关键概念辨析(避免收错费)
"无插管全麻" vs "麻醉监护下镇静"
无插管全麻:达到可逆性意识消失(患者"睡着"了),属于全身麻醉
麻醉监护下镇静:患者清醒、能配合指令(只是"放松"了),属于镇静
两者严禁同时收费!因为服务产出根本矛盾——一个要"睡着",一个要"清醒"。
二、十大合规红线:这些坑千万别踩
红线一:气管插管术——严禁重复收费
新规要点:"全身麻醉费(插管或喉罩)"的价格构成中已明确包含气管插管术/喉罩置入术。
违规表现:
❌ 收取"全身麻醉费(插管)"的同时,再收"气管插管术"
❌ 以"困难气道管理费"、"特殊插管技术费"等名义变相收费
合规做法:实施插管全麻时,只收一项"全身麻醉费(插管或喉罩)"及其超时加收(如适用)。
红线二:术中监测——全部打包,不得单收
新规要点:根据立项指南,全身麻醉费的价格构成包含"麻醉中监测",涵盖:
心电图、无创/有创血压、脉搏氧饱和度
呼气末二氧化碳、体温监测
麻醉深度监测(BIS等)、有创血流动力学监测
违规表现:
❌ 收取"麻醉中监测"费用
❌ 收取"心输出量测定"、"脑氧饱和度监测"费用
❌ 以"术中生命体征监护"名义收费
合规做法:所有术中常规监测成本已打包在麻醉费内,不得再立项收取任何形式的监测费用。
红线三:麻醉时间——精确记录是"护身符"
新规要点:计费时间以"麻醉开始至麻醉结束(含麻醉恢复室复苏阶段)"为准。
合规要求:
✅ 麻醉记录单必须精确记录起止时间(精确到分钟)
✅ 超时加收以2小时为界,超过部分按小时计算
✅ 病历记录与收费记录必须一致
风险提示:时间记录不清是医保稽核的高频问题。建议麻醉医生在入PACU时记录一次时间,出PACU时再记录一次,确保时间链条完整。
红线四:连续镇痛——穿刺置管费另收,但有限制
新规要点:"连续镇痛"项目价格仅涵盖注药、观察、记录和泵的管理,明确不含穿刺、置管的费用。
合规做法:
✅ 首次置管时,可另收"椎管内麻醉"或"中心静脉穿刺置管术"等费用
✅ 之后每日只收"连续镇痛"费用(1次/日)
特别注意:
⚠️ 分娩镇痛:应按照专门的"分娩镇痛"项目计费,不能按"连续镇痛"或"椎管内麻醉"收费
⚠️ 连续镇痛1次/日:无论静脉、硬膜外还是神经阻滞途径,同一天内医保只支付一次
红线五:联合麻醉——按比例收费,且需有依据
新规要点:同次麻醉采用两种不同技术时(如全麻+椎管内麻醉),主要麻醉方式按全价收取,辅助方式按比例收取。
收费公式:
> 总费用 = 主麻醉基准价 + (辅麻醉基准价 × 比例)
省际差异:
多数省份(浙江、江苏、四川等):辅助麻醉按30%收取
山东省:辅助麻醉按50%收取(特例)
合规要求:
✅ 必须有充分的临床理由记录在麻醉计划中
✅ 病历中需明确记录"联合麻醉"的必要性
✅ 严禁无指征的"联合麻醉"(为收费而做)
红线六:加收项——儿童、高龄、危重患者的认定
新规要点:对"6周岁及以下儿童"、"80周岁及以上高龄"、"ASA 4-5级危重患者",可在基准价基础上加收。
省际差异(关键!):

合规要求:
✅ "危重患者"必须有明确的ASA分级评估记录(病历中体现)
✅ 同时符合多个加收条件时,加收金额可以累加
❌ 严禁无依据的"危重"认定
红线七:耗材收费——省际差异极大,切勿跨省套用
这是最容易踩坑的领域!各省对"除外耗材"的规定差异巨大:
喉罩收费:
✅ 浙江省:可单独按实际采购价零差率销售
❌ 江苏省、河南省:喉罩成本已打包在麻醉费内,严禁另行收费
镇痛泵收费:
部分省份(浙江、湖北、四川):可作为除外耗材收费
部分省份(江苏):视为基本物耗,严禁另收
核心原则:
> 能否对某耗材收费,完全取决于它是否被列入本省官方发布的《麻醉类可另收费医用耗材清单》。
合规建议:麻醉医生在使用特殊耗材(如可视喉镜片、漂浮导管、深静脉穿刺包)前,务必先查阅本院医保办提供的本省耗材清单,确认能否收费。
红线八:镇静与局麻——可以共存,但镇静与全麻不行
新规要点:
✅ "麻醉监护下镇静"与"局部麻醉"可以同时收取(服务产出互补:镇静提供舒适,局麻提供镇痛)
❌ "麻醉监护下镇静"与"全身麻醉"绝对不可同时收取(服务产出矛盾:一个要清醒,一个要睡着)
临床场景:
无痛胃肠镜(镇静+检查)→ 收"麻醉监护下镇静"
局麻下体表肿物切除(镇静+局麻)→ 可收"局部麻醉"+"麻醉监护下镇静"
全麻下腹腔镜手术→ 只收"全身麻醉费",不能再收"镇静"
红线九:换名收费——智能审核系统能识别
违规表现:
❌ 将"气管插管术"换成"困难气道管理费"
❌ 将"麻醉中监测"换成"术中生命体征监护"
❌ 将已整合的旧项目以新名目收费
风险提示:国家医保局《智能监管规则库》已基于新项目设定全国统一监管逻辑,系统会通过项目内涵和映射关系自动识别违规。切勿心存侥幸。
红线十:病历与收费"两张皮"——这是最大的坑
核心原则:所有收费必须有详实的病历记录作为支撑。
高风险场景:

合规建议:建议麻醉医生建立"收费-病历"核对习惯——每天下班前快速浏览当天收费项目,确保每项收费都能在病历中找到对应记录。
三、省际差异速查表(建议收藏)
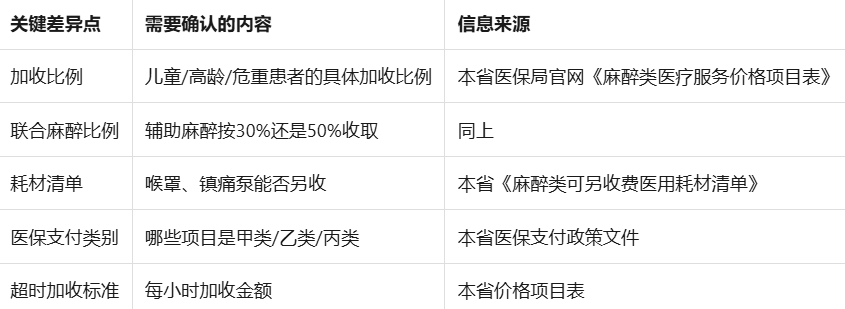
唯一行动准则:
> 本文所有数据、比例、案例仅用于说明逻辑,严禁直接套用!开展收费前,必须找到并精读本省(市)医疗保障局官网发布的正式文件。
四、给麻醉医生的实用建议
1. 建立"收费自查清单"
建议科室制作一张"每日收费核对表",包含:
[ ] 麻醉方式与收费项目是否匹配
[ ] 是否重复收取了已整合项目(插管、监测)
[ ] 超时加收时间记录是否准确
[ ] 特殊加收(儿童/高龄/危重)是否有病历依据
[ ] 耗材收费是否在本省清单内
2. 与医保办保持沟通
定期参加医院医保办的培训
遇到模糊地带先问后收,不要凭经验
关注本省医保局官网的政策更新
3. 重视病历质量
病历是应对医保核查的"防火墙":
麻醉计划单记录麻醉方式选择依据
麻醉记录单精确记录时间
ASA分级明确标注
联合麻醉记录必要性
此次麻醉类医疗服务价格改革,是国家深化医改的关键一步。对麻醉医生而言,这意味着更高的合规操作要求,但也意味着更透明的收费规则和更合理的劳务价值体现。
与其被动应对,不如主动学习。希望本文能帮助你:
✅ 理清六大核心项目的收费边界
✅ 牢记十大合规红线
✅ 掌握省际差异的查询方法
合规收费,既是对医保基金的尊重,也是对自己执业安全的保护。
参考文件来源
国家医疗保障局.《麻醉类医疗服务价格项目立项指南(试行)》. 2024年.
国家医保局.《智能监管规则库》麻醉类项目监管逻辑. 2024年.
浙江省医疗保障局.《浙江省麻醉类医疗服务价格项目表》. 2024年.
山东省医疗保障局.《山东省麻醉类医疗服务价格项目规范》. 2024年.
河南省医疗保障局.《河南省麻醉类医疗服务价格项目映射关系表》. 2024年.
浙江省医疗保障局.《麻醉类可另收费医用耗材清单》. 2024年.
江苏省医疗保障局.《江苏省麻醉类医疗服务价格项目规范》. 2024年.
国家医疗保障局.《医疗保障基金智能审核和监控知识库、规则库管理办法》. 2023年.
免责声明:本文内容基于公开政策文件整理,旨在提供解读参考。所有收费行为请务必以您所在省(市、自治区)医疗保障局发布的最新正式文件为准。如有疑问,请咨询本院医保办或当地医保部门。