麻醉医生天天和血压、心率、液体、血管活性药打交道,但很多人仍陷在一个误区里:
血压低→升压、心率快→降心率、少尿→猛补液。
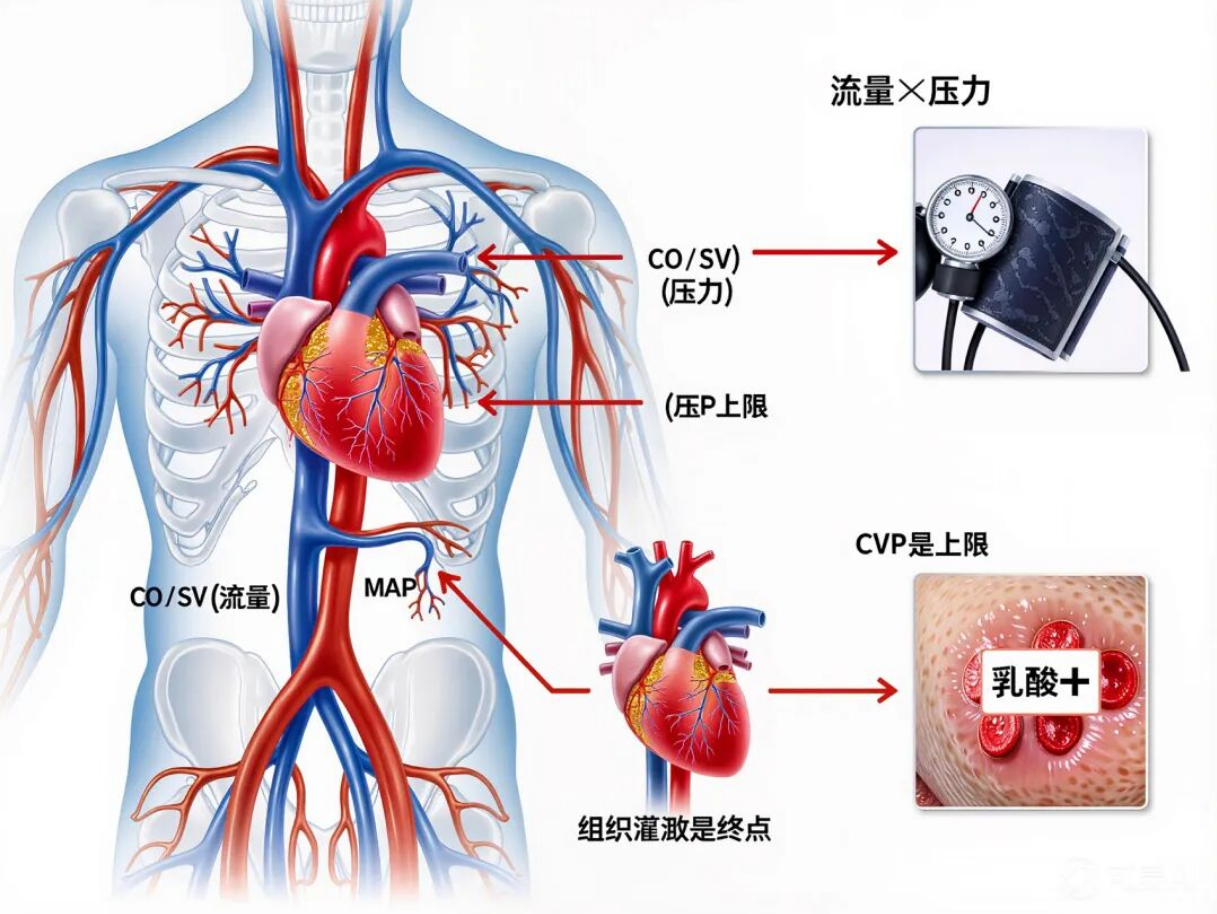
可真正的围术期血流动力学,是一套流量→压力→组织灌注的完整逻辑链,一步错,就可能埋下器官损伤的隐患。
今天结合ICU血流动力学核心逻辑,把它落地到麻醉科围术期场景,帮你建立清醒、安全、可复制的管理思维。
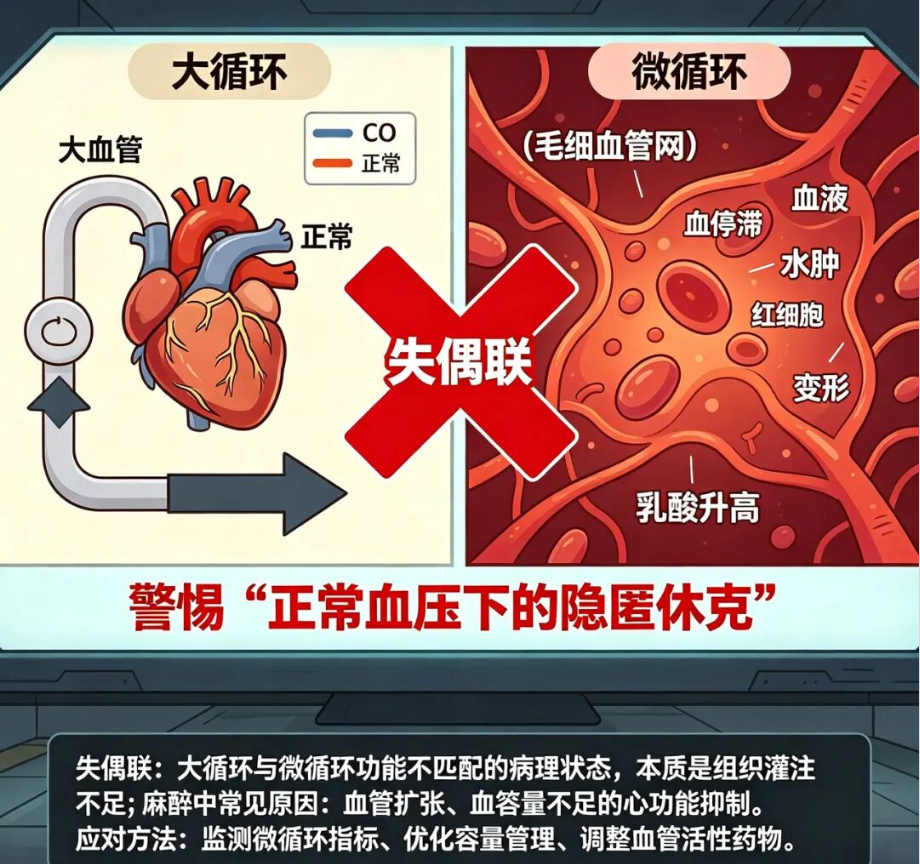
什么是失偶联?
• 血压、CO都正常
• 但乳酸不降、皮肤花斑、CRT延长、少尿
• 本质:大循环的血,没变成微循环的“有效血流”
麻醉中为什么特别常见?
• 麻醉药扩张血管、抑制心肌
• 手术创伤→炎症→内皮损伤→糖萼脱落
• 液体复苏不当→间质水肿→“灌而不通”
麻醉医生该怎么做?
• 别盲目加升压药、猛补液
• 转向:抗炎、保护内皮、改善微循环、控液减负
四、麻醉科围术期:四阶梯监测路径(直接照搬)
第一阶梯:所有麻醉患者必做(SAVE原则)
• S:症状体征(皮温花斑、尿量、意识)
• A:有创动脉压(连续MAP、PPV)
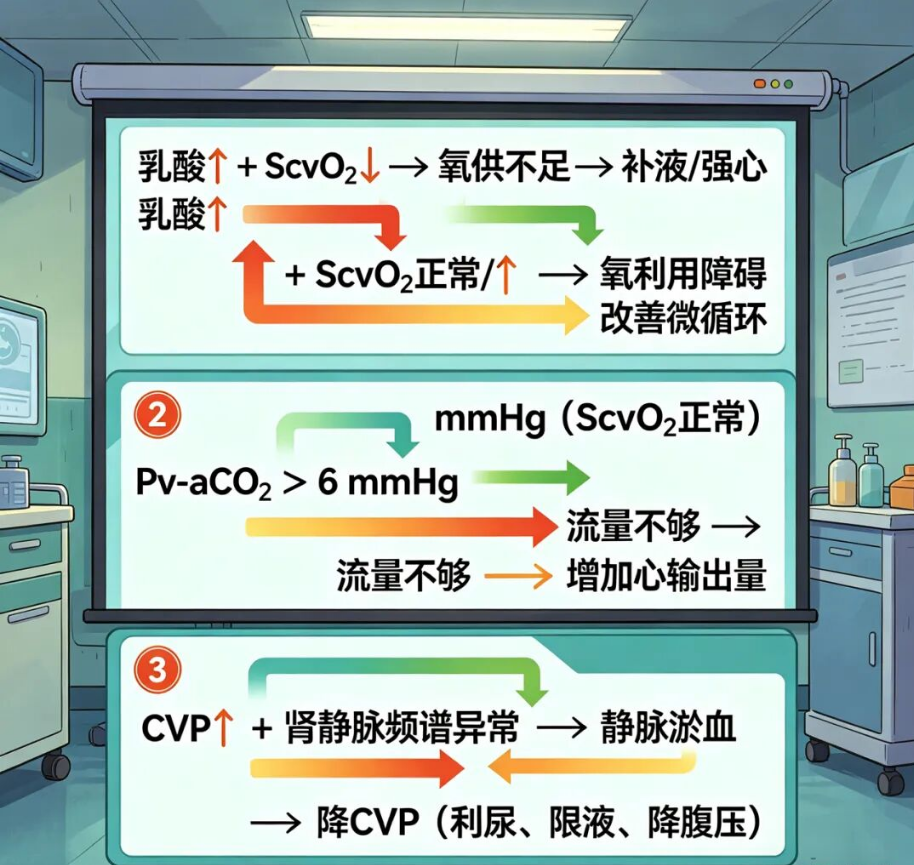
• V:中心静脉(CVP、血气、乳酸、ScvO₂)
• E:床旁超声(5个切面定性心功能、下腔静脉)
麻醉价值:1分钟判断休克类型,启动安全复苏。
第二阶梯:高危/复杂手术必上(进阶监测)
• PiCCO:CO、SVV、GEDV、EVLW,精准管容量与肺水肿
• 肺动脉导管:肺动脉高压、右心不全、脱机困难
• 重症超声定量:VTI算CO,客观评估左右心功能
第三阶梯:大循环稳了但器官在掉链子
• 脑:TCD看流速、防痉挛
• 肾:肾静脉频谱、RRI,早识肾淤血
• 胃肠:肠系膜血流、门静脉波动,防肠缺血
第四阶梯:ECMO/心脏手术等特殊场景
• VA‑ECMO:TEE盯左室膨胀、主动脉瓣开放
• 心脏术后:TEE+PAC联合,瓣膜、心功能、肺阻力全覆盖
• 失偶联:加做微循环评估,转向器官保护
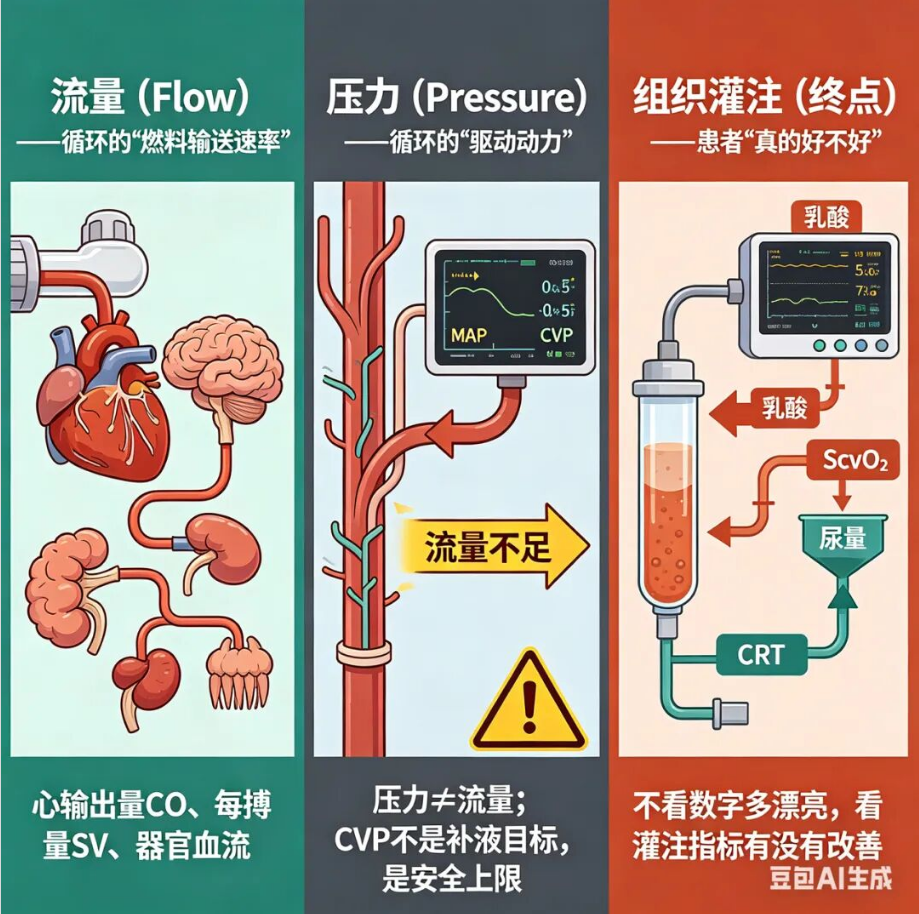
1. 组织灌注是终极目标
乳酸、尿量、ScvO₂、CRT,比血压心率更重要。
2. CVP越低越好(在CO足够前提下)
补液后CO不升、CVP猛涨=立即停液。
3. 容量反应性用动态指标
被动抬腿、SVV/PPV、呼气末屏气,别死盯CVP。
4. 警惕“正常血压下的隐匿休克”
MAP正常≠灌注正常,查乳酸、花斑、CRT。
5. 阶梯监测,不搞过度
从基础到进阶,有临床问题再升级,超声贯穿全程。
六、写给麻醉同行的一句话
围术期血流动力学,从来不是调数字,而是保细胞、护器官、防损伤。
别做“只会看血压的麻醉医生”,要做懂流量、懂灌注、懂微循环的围术期循环管理者。
下次遇到术中低血压、少尿、乳酸高时,停下来问自己三句:
• 流量够吗?
• 压力合理吗?
• 组织真的灌注到了吗?
循证而不盲从,精准而不盲目,才是麻醉安全的底气。